Εμβολιασμός
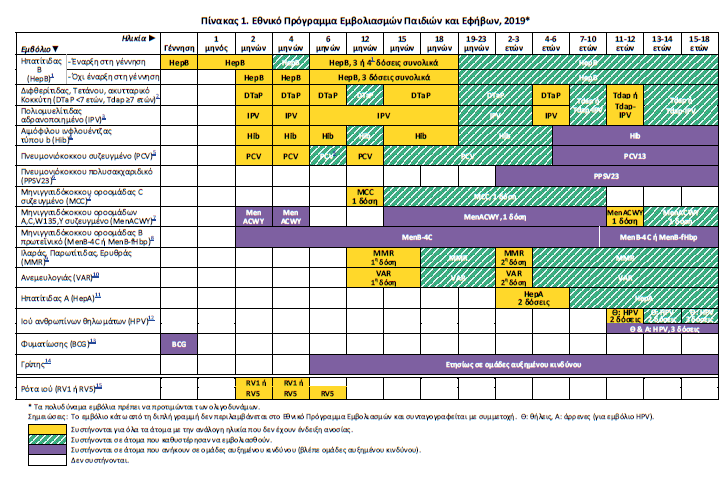
Επεξηγήσεις για το Εθνικό Πρόγραμμα Εμβολιασμών Παιδιών και Εφήβων (Πίνακας 1)
- Εμβόλιο ηπατίτιδας Β (HepB) (Μικρό- τερη ηλικία χορήγησης: Γέννηση)
- Χορήγηση εμβολίου HepB στη γέν- νηση
- Δόσεις εμβολίου HepB μετά την 1η δόση στη γέννηση
- Χορήγηση εμβολίου HepB μετά τη
- Σχήμα 0, 1, και 6 μήνες, αρχίζοντας από την ηλικία των 2 μηνών.
- Μεσοδιάστημα μεταξύ 1ης και 2ης δόσης: τουλάχιστον 4 εβδομάδες.
- Μεσοδιάστημα μεταξύ της 1ης και 3ης δόσης: τουλάχιστον 4 μήνες.
- Η τελευταία δόση δεν πρέπει να χορηγείται πριν την ηλικία των 24 εβδομάδων (6 μηνών).
- Ο εμβολιασμός μπορεί να γίνει και με τη χρήση εξαδύναμων εμβολίων, σύμφωνα με τα δοσολογικά σχήματα που αναφέρονται στα φύλλα οδηγιών των αντίστοιχων εμβολίων.
- Εμβόλιο διφθερίτιδας, τετάνου, κοκκύτη για παιδιά, εφήβους και ενήλικες
- Εμβόλιο διφθερίτιδας, τετάνου, ακυτταρικό κοκκύτη (DTaP) για παιδιά <7 ετών (Μικρότερη ηλικία χορήγησης: 6 εβδομάδες)
- Η 4η δόση μπορεί να γίνει από τον 15ο μήνα ζωής εφόσον έχουν συμπληρωθεί 6 μήνες μετά την 3η δόση.
- Η 5η δόση γίνεται σε ηλικία 4–6 ετών. Το DTaP διατίθεται στην Ελλάδα σε συνδυασμό με άλλα εμβόλια ως 4•δύναμο DTaP•IPV, ως 5• δύναμο DTaP•IPV•Ηib και ως 6•δύναμο DTaP•IPV•Ηib•HepB.
- Εμβόλιο τετάνου, διφθερίτιδας, ακυτταρικό κοκκύτη (Tdap) για άτομα ³7 ετών
- Εμβόλιο πολιομυελίτιδας, αδρανοποιημένο (IPV) (Μικρότερη ηλικία χορήγησης: 6 εβδομάδες)
- Εμβόλιο αιμόφιλου ινφλουέντζας τύπου b, συζευγμένο (Hib) (Μικρότερη ηλικία χορήγησης: 6 εβδομάδες)
- Παιδιά 2–6 μηνών: 3 αρχικές δόσεις με μεσοδιάστημα 2 μηνών και 1 αναμνηστική δόση 12–15 μηνών.
- Παιδιά 7–11 μηνών: 2 δόσεις με μεσοδι- άστημα ενός μηνός και 1 αναμνηστική δόση 12– 23 μηνών.
- Παιδιά που πρωτοεμβολιάζονται σε ηλικία 12–23 μηνών: 2 δόσεις Hib με μεσοδιάστημα 2 μηνών.
- Παιδιά που πρωτοεμβολιάζονται σε ηλικία 24 μηνών και άνω: 1 δόση.
- Εμβόλιο πνευμονιόκοκκου, συζευγμένο (PCV) (Μικρότερη ηλικία χορήγησης: 6 εβδομάδες)
- Παιδιά 2–4 μηνών: 2 αρχικές δόσεις PCV με μεσοδιάστημα 2 μηνών και 1 ανα- μνηστική δόση στους 12 μήνες.
- Παιδιά 5–11 μηνών: 2 δόσεις με μεσο- διάστημα 1 μηνός και 1 αναμνηστική δόση στους 12 μήνες (με ελάχιστο μεσοδιάστημα 8 εβδομάδων από την τελευταία δόση).
- Παιδιά που πρωτοεμβολιάζονται σε ηλικία 12–23 μηνών: 2 δόσεις PCV με μεσοδιάστημα 2 μηνών.
- Παιδιά που πρωτοεμβολιάζονται σε ηλικία 24 μηνών και άνω: μία δόση
- Εμβόλιο πνευμονιόκοκκου, πολυσακχαριδικό (PPSV23) (Μικρότερη ηλικία χορήγησης: 2 έτη)
- Εμβόλιο μηνιγγιτιδόκοκκου, συζευγ- μένο μονοδύναμο οροομάδας C (ΜCC) και τετραδύναμο οροομάδων A,C,W135,Y (MenACWY)
- Σε βρέφη και παιδιά (2 μηνών έως 18 ετών) με ανατομική ή λειτουργική ασπληνία (όπως ομόζυγη θαλασσαιμία, δρεπανοκυτταρική και μικροδρεπανοκυτταρική αναιμία) και με εμμένουσα (συγγενή ή χρόνια) έλλειψη τελικών κλασμάτων του συμπληρώματος, όπως κληρονομική έλλειψη C3, C5•9, προπερδίνης, παράγοντα D ή Η, καθώς και όσα βρίσκονται σε θεραπεία με μονοκλωνικό αντίσωμα eculizumab (Soliris).
- Σε βρέφη (³ 2 μηνών), παιδιά, εφήβους και ενήλικες που ανήκουν σε άλλες ομάδες αυξημένου κινδύνου (βλ. ομάδες αυξημένου κινδύνου—μηνιγγιτιδοκοκκική νόσος). Σχήμα εμβολιασμού με MenACWY των βρεφών και παιδιών σε υψηλό κίνδυνο ανάλογα με την ηλικία έναρξης του εμβολιασμού: σε Βρέφη που αρχίζουν τον εμβολιασμό σε ηλικία 2 έως 6 μηνών: 3 δόσεις στις ηλικίες 2, 4 και 12 μηνών (εμβόλιο MenACWY•TT).
- Βρέφη που αρχίζουν εμβολιασμό μεταξύ 7 και 24 μηνών: 2 δόσεις, η 2η δόση να χορηγείται μετά τον 1ο χρόνο ζωής και τουλάχιστον 12 εβδομάδες από την 1η (εμβόλιο MenACWY•TT).
- Παιδιά που αρχίζουν εμβολιασμό μετά την ηλικία των 2 ετών: 2 δόσεις με μεσοδιάστημα 8 εβδομάδων (εμβόλιο MenACWY•CRM είτε MenACWY•TT).
- Έάν έχει προηγηθεί το MCC, η 1η δόση του MenACWY πρέπει να γίνεται με ελάχιστο μεσοδιάστημα ενός μηνός.
- Στα παιδιά που παραμένει η κατάσταση αυξημένου κινδύνου, συνιστάται αναμνηστική δόση MenACWY 3•5 έτη μετά την ολοκλήρωση του προηγούμενου εμβολια- σμού τους.
- MenACWY•TT: μικρότερη ηλικία χορή- γησης: 6 εβδομάδες.
- MenACWY•CRM: μικρότερη ηλικία χο- ρήγησης: 2 έτη.
- Εμβόλιο μηνιγγιτιδόκοκκου ορο- ομάδας Β, πρωτεϊνικό (ΜenB•4C ή MenB•fHbp) (Μικρότερη ηλικία χορήγη- σης: ΜenB•4C: 6 εβδομάδες· MenB•fHbp: 10 έτη)
- Σε βρέφη και παιδιά με ανατομική ή λειτουργική ασπληνία (όπως ομόζυγη θαλασσαιμία, δρεπανοκυτταρική και μικροδρεπανοκυτταρική αναιμία) και με εμμένουσα (συγγενή ή χρόνια) έλλειψη τελικών κλα- σμάτων του συμπληρώματος, όπως κληρονομική έλλειψη C3, C5•9, προπερδίνης,
- Σε βρέφη (³ 2 μηνών), παιδιά, εφήβους και ενήλικες που ανήκουν σε άλλες ομάδες αυξημένου κινδύνου (βλ. ομάδες αυξημέ- νου κινδύνου—μηνιγγιτιδοκοκκική νόσος). Ο εμβολιασμός MenB μπορεί να γίνει είτε με εμβόλιο ΜenB•4C είτε με εμβόλιο
- Μικρότερη ηλικία χορήγησης: 6 εβδομάδες
- Βρέφη που αρχίζουν τον εμβολιασμό σε ηλικία 2 έως 5 μηνών: 4 δόσεις στις ηλικίες 2, 4, 6 και 12–15 μηνών.
- Βρέφη που αρχίζουν τον εμβολιασμό σε ηλικία 6 έως 11 μηνών: 2 δόσεις με ελάχιστο μεσοδιάστημα 8 εβδομάδων και χορήγηση μιας αναμνηστικής δόσης σε ηλικία 12–23 μηνών, τουλάχιστον 2 μήνες μετά τον βασικό εμβολιασμό.
- Νήπια που αρχίζουν τον εμβολιασμό μεταξύ 12 και 23 μηνών: 2 δόσεις με ελά- χιστο μεσοδιάστημα 8 εβδομάδων και μια αναμνηστική δόση 12–23 μήνες μετά τη 2η.
- Παιδιά που αρχίζουν τον εμβολιασμό σε ηλικία 2 έως 10 ετών: 2 δόσεις με ελάχιστο μεσοδιάστημα 8 εβδομάδων.
- Παιδιά που αρχίζουν τον εμβολιασμό από την ηλικία των 11 ετών και μετά: 2 δό- σεις με ελάχιστο μεσοδιάστημα 1 μήνα.
- Μικρότερη ηλικία χορήγησης: 10 έτη.
- Σχήμα 3 δόσεων: 0, 1–2, 6 μήνες.
- Εμβόλιο ιλαράς, παρωτίτιδας, ερυθράς (MMR) (Μικρότερη ηλικία χορήγη- σης: 12 μήνες)
- Εμβόλιο ανεμευλογιάς (VAR) (Μικρό- τερη ηλικία χορήγησης: 12 μήνες)
- Εμβόλιο ηπατίτιδας Α (HepA) (Μικρότερη ηλικία χορήγησης: 12 μήνες)
- Εμβόλιο ιού ανθρωπίνων θηλωμάτων (HPV) (Μικρότερη ηλικία χορήγησης: 9 έτη)
- Έναρξη εμβολιασμού <15 ετών: 2 δόσεις με μεσοδιάστημα 6 μηνών (σχήμα 0, 6). Σε περίπτωση που οι 2 δόσεις γίνουν με μεσοδιάστημα μικρότερο από 5 μηνών απαιτείται και 3η δόση τουλάχιστον 3 μήνες μετά.
- Έναρξη εμβολιασμού ³15 ετών: 3 δόσεις (σχήμα 0, 1–2, 6 μήνες).
- Εμβόλιο φυματίωσης (BCG)
- Εμβόλιο γρίπης
- Εμβόλιο ρότα ιού (RV)
- Tο μονοδύναμο (RV1) χορηγείται σε 2 δόσεις (2ος και 4ος μήνας).
- Το πενταδύναμο (RV5) σε 3 δόσεις (2ος, 4ος, 6ος μήνας).
- Μικρότερη ηλικία χορήγησης: 6 εβδομάδες και για τα δύο εμβόλια.
- Ολοκλήρωση όλων των δόσεων: έως ηλικία 6 μηνών.
Τι παρενέργειες να περιμένω μετά από το εμβόλιο του παιδιού;
α) υπνηλία
β)ερεθισμός, πρήξιμο και ερυθρότητα του σημείου εμβολιασμού
γ) εσωτερικός ερεθισμός και εσωτερικό πρήξιμο (γρομπαλάκι) στο σημείο εμβολιασμού
δ) γκρίνια
ε) πυρετός
Οδοντιατρική
1) Το μωράκι μου παρουσιάζει έντονη σιελόρροια (τρέχουν τα σάλια του), σε τι οφείλεται;
Η συνηθέστερη αιτία σιελόρροιας στην βρεφική ηλικία είναι η έναρξη της οδοντοφυΐας. Τα έντονα σάλια λοιπόν συνήθως οφείλονται στην έναρξη της οδοντοφυΐας. Άλλη απομακρυσμένη εκδοχή της έντονης σιελόρροιας, είναι η κατάποση ξένου αντικειμένου (βλέπε κατάποση ξένου αντικειμένου), το οποίο το συναντάμε περισσότερο στην παιδική παρά στην βρεφική ηλικία.2) Πότε το μωρό μου θα βγάλει τα πρώτα του δοντάκια και τι συμπτώματα μπορεί να παρατηρήσω;
Ο χρόνος εμφάνισης των πρώτων (νεογιλών) δοντιών διαφέρει από παιδί σε παιδί. Υπάρχει παιδάκι που γεννήθηκε με δόντια αλλά υπάρχει και παιδάκι το οποίο 18 μηνών δεν έχει ακόμα κανένα δοντάκι. Ο μέσος όρος ηλικίας εμφάνισης των δοντιών είναι 6 μηνών. Υπάρχει λοιπόν μεγάλη απόκλιση. Το φυσιολογικότερο είναι 12 μηνών να υπάρχουν 2-12 δόντια. Τα πρώτα (νεογιλά) δόντια θα πρέπει να διατηρούνται καθαρά σε καλή κατάσταση γιατί οδηγούν τα μόνιμα μετά στην ίδια θέση. Η συνηθέστερη σειρά (χωρίς να ισχύει αυτό πάντα), που βγαίνουν συνήθως τα δόντια είναι τα 2 μπροστινά κάτω και μετά τα 2 μπροστινά επάνω. Υπάρχει περίπτωση να παρατηρήσετε κάποια συμπτώματα στο μωράκι σας την περίοδο της οδοντοφυΐας, όπως πρησμένα και κατακόκκινα ούλα, άσπρο εξόγκωμα (κάτι σαν φούσκα) επάνω στα ούλα, έντονη ανησυχία, έντονη γκρίνια, έντονη σιελόρροια, ερυθρότητα πηγουνιού (λόγω του σάλιου που τρέχει), βήχας (λόγω της έντονης σιελόρροιας), άρνηση για φαγητό, πόνος, διαρροϊκές κενώσεις και πυρετό (έως 38,5 βαθμούς Κελσίου). Για την ανακούφιση του παιδιού σας, δώστε του κάτι παγωμένο, όπως κρύο καρότο, κρύο μήλο, κατεψυγμένη κόρα ψωμιού. Αποφύγετε να δίνετε παιχνιδάκια οδοντοφυΐας που υπάρχουν στο εμπόριο γιατί μαζεύουν αρκετά μικρόβια. Επίσης κυκλοφορούν στα φαρμακεία ειδικά τζελ για την ανακούφιση της οδοντοφυΐας, αλλά οι ταπόψεις στην χρήση τους διίστανται. Συμβουλευτείτε τον/την παιδίατρο σας. Σε περίπτωση έντονου πόνου-γκρίνιας ή πυρετού χρησιμοποιήστε παυσίπονο σιρόπι από το στόμα, πάντα με την συμβουλή του/της παιδίατρου σας.Ατυχήματα
Το παιδί μου χτύπησε στο κεφάλι. Τι πρέπει να προσέξω;
Πολύ συχνά στα παιδιά όλων των ηλικιών (από 4μηνών έως και μεγάλοι ενήλικες) συναντάμε ατυχήματα που έχουν να κάνουν με το κεφάλι. Οι οδηγίες ισχύουν για τις επόμενες 24 έως 48 ώρες. Η παρακολούθηση του παιδιού στο σπίτι είναι συνεχής και απαραίτητη. Βάλτε στο σημείο βούτυρο, βιτάμ ή πάγο και καλέσετε αμέσως τον ιατρό σας εάν διαπιστώσετε ένα ή περισσότερα από τα παρακάτω συμπτώματα: α) 2-3 εμέτους, έντονη κεφαλαλγία, σπασμούς. β) ζάλη, αστάθεια στη στήριξη ή στο βάδισμα. γ) υψηλό πυρετό, ανησυχία, διαταραχές συμπεριφοράς, υπνηλία. δ) διαταραχές στην όραση, στραβισμό. ε) αίμα ή υγρό από τη μύτη ή τα αυτιά. Το παιδί πρέπει να μείνει αναπαυμένο στο κρεβάτι ή την πολυθρόνα στο σπίτι. Την νύκτα πρέπει να το ξυπνάτε κάθε 3 ώρες για να βλέπετε εάν άλλαξε κάτι στη συμπεριφορά του. Μετά τις 48 ώρες παρακολούθησης το παιδί σας μπορεί να επιστρέψει σιγά σιγά στις δραστηριότητές του. Αποφύγετε τις άσκοπες μετακινήσεις ή ταξίδια. Αποφύγετε την έντονη πνευματική ή σωματική άσκηση, το άγχος, τον εκνευρισμό ή την πολύωρη παραμονή στην τηλεόραση. Προσοχή μην ξανακτυπήσει το παιδί στο κεφάλι.I. ΠΤΩΣΕΙΣ
Πολλά παιδιά ιδιαίτερα μικρής ηλικίας τραυματίζονται από πέσιμο, κυρίως από κρεβάτια, σκάλες, παράθυρα και μπαλκόνια. Βρέφη από 3 μηνών και άνω μπορεί να πέσουν από κρεβάτια χωρίς κάγκελα ή από τα ειδικά τραπέζια αλλαγής της πάνας. Οι πτώσεις είναι η τέταρτη αιτία παιδικών θανάτων από τραυματισμούς στην Ευρωπαϊκή Ένωση και αποτελούν την πιο συχνή αιτία εισαγωγών και επισκέψεων στα τμήματα επειγόντων περιστατικών των νοσοκομείων. Οι πτώσεις που οδηγούν σε σοβαρό ή θανατηφόρο τραυματισμό οφείλονται συνήθως σε πτώση από παράθυρα, μπαλκόνια και σκάλες του δεύτερου ή πιο ψηλού ορόφου. Οι πιο συχνές αιτίες πτώσεων από ψηλά που οδήγησαν σε νοσηλεία είναι οι εξής:- Αλλαξιέρες
- Σκάλες
- Καρέκλες
- Κρεβάτια
- Παράθυρα
- Μπαλκόνια
- Μην αφήνετε τα παιδιά μόνα τους ούτε για μερικά δευτερόλεπτα. Τόσα χρειάζονται για να πέσουν.
- Τοποθετείστε προστατευτικό κάγκελο στο πάνω μέρος της σκάλας.
- Τα οριζόντια κάγκελα στα μπαλκόνια είναι πολύ επικίνδυνα γιατί το παιδί μπορεί εύκολα να σκαρφαλώσει και να πέσει στο κενό. Αντικαταστήστε τα με κάθετα ή προσθέστε προστατευτικό πλέγμα.
- Μην τοποθετείτε καρέκλες ή τραπεζάκια κοντά σε παράθυρα. Υπάρχει ο κίνδυνος το παιδί να ανέβει, να ανοίξει το παράθυρο και να πέσει. Εφαρμόστε κάγκελα για πλήρη ασφάλεια.
- Εάν δεν υπάρχει κατάλληλος χώρος χωρίς σκάλες, έπιπλα και χαλιά που να εμποδίζουν την εύκολη διακίνηση καλύτερα να μη χρησιμοποιηθούν.
II. ΗΛΕΚΤΡΟΠΛΗΞΙΑ.
Τα παιδιά της βρεφικής και νηπιακής ηλικίας μπορεί να τοποθετήσουν παραμάνες, τσιμπιδάκια και άλλα μεταλλικά αντικείμενα μέσα στις πρίζες με αποτέλεσμα να πάθουν ηλεκτροπληξία.- Προσέξτε τα παιδιά σας να μην αγγίζουν πρίζες, ή ηλεκτρικές συσκευές με βρεγμένα χέρια.
- Καλύψτε τις πρίζες με ειδικά καλύμματα που υπάρχουν στη αγορά.
- Μην αφήνετε εκτεθειμένα καλώδια και μη τα περνάτε κάτω από ανοίγματα πορτών ή κάτω από χαλιά.
- Αντικαταστήστε αμέσως όλα τα φθαρμένα καλώδια των οικιακών συσκευών ή ακόμα καλύτερα καλέστε τον ηλεκτρολόγο σας.
- Ποτέ μη βαρυφορτώνετε τα πολύπριζα και μη τροφοδοτείτε συσκευές μεγάλης ισχύος συγχρόνως.
- Μη χρησιμοποιείτε ηλεκτρικές συσκευές μέσα στο μπάνιο.
ΙΙΙ. ΕΓΚΑΥΜΑΤΑ
Πολλές ζωές χάθηκαν και πολλά άτομα παραμορφώθηκαν αλλά και περιουσίες καταστράφηκαν από πυρκαγιές. Τα παιδιά είναι περίεργα και τους αρέσει να παίζουν με τη φωτιά. Η πλειοψηφία των εγκαυμάτων προκαλείται από την επαφή του παιδιού με ζεστές επιφάνειες ή ζεστά υγρά. Τα παιδιά υφίστανται εγκαύματα λόγω επαφής τους με ζεστό υγρό, όπως το νερό της βρύσης ή επαφή με ζεστές συσκευές και λανθασμένη χρήση σπίρτων ή αναπτήρων. Άλλες αιτίες εγκαυμάτων είναι τα πυροτεχνήματα (παρά την απαγόρευση κυκλοφορίας τους στο εμπόριο) και οι πυρκαγιές. Πολύ συχνές στην Ευρώπη είναι οι πυρκαγιές σε σπίτια που προκαλούνται ακούσια από παιδιά ή από κάποιο άλλο ατύχημα. Πώς να προφυλάξετε το παιδί σας;- Τοποθετήστε ανιχνευτές καπνού στο σπίτι σας. Οι ανιχνευτές καπνού έχουν βοηθήσει στο να ελαττωθούν οι πυρκαγιές στα σπίτια κατά 71%.
- Τοποθετήστε το θερμοστάτη του νερού σε θερμοκρασία 54°C. Μπορείτε ακόμα να χρησιμοποιήσετε βαλβίδες που ελέγχουν και ρυθμίζουν τη θερμοκρασία του νερού που βγαίνει από το μπάνιο.
- Μην αφήνετε εκτεθειμένους αναπτήρες και σπίρτα στο σπίτι. Τα παιδιά πιθανόν να παίξουν με αυτά και να προκαλέσουν πυρκαγιά.
- Μην τοποθετείτε δοχεία με ζεστά υγρά (νερό, λάδι, καφές) στην άκρη του τραπεζιού. Μπορεί τα παιδιά να απλώσουν το χέρι τους ή να τραβήξουν το τραπεζομάντιλο και να τα χύσουν πάνω τους.
- Μην τοποθετείτε τα μπρίκια ή τις κατσαρόλες στην γκαζιέρα με το χερούλι να εξέχει προς τα έξω. Υπάρχει πάντα ο κίνδυνος να τα τραβήξουν και να πάθουν σοβαρά εγκαύματα.
- Όταν σιδερώνετε, μην αφήνετε το σίδερο εκτεθειμένο. Μπορεί το παιδί σας να το ακουμπήσει.
- Τοποθετήστε προστατευτικό πλέγμα, όταν το τζάκι σας είναι αναμμένο.
- Προσοχή, όταν υπάρχουν ηλεκτρικές σόμπες αναμμένες. Τα ρούχα του παιδιού σας μπορεί εύκολα να πιάσουν φωτιά.
IV. ΕΙΣΡΟΦΗΦΗ ΞΕΝΟΥ ΣΩΜΑΤΟΣ.
Λέγοντας εισρόφηση ξένου σώματος εννοούμε, την είσοδο ενός μικρού αντικειμένου στην τραχεία ή στους βρόγχους. Η τραχεία και οι βρόγχοι είναι οι κεντρικοί σωλήνες που μεταφέρουν τον αέρα στους πνεύμονες. Καταλαβαίνετε λοιπόν, πόσο επικίνδυνο είναι για τη ζωή του παιδιού η είσοδος ενός ξένου αντικειμένου στην τραχεία ή τους βρόγχους. Αν είναι μεγάλο και δεν μπορεί να περάσει μέσα στους βρόγχους, τότε υπάρχει περίπτωση να κλείσει εντελώς την τραχεία και το παιδί να πεθάνει από ασφυξία. Αν το μέγεθος του είναι τόσο,που να μπορεί να περάσει σε έναν από τους βρόγχους τότε δεν κινδυνεύει άμεσα η ζωή του παιδιού, αλλά η πιθανότητα σοβαρών επιπλοκών είναι μεγάλη. Επίσης μεγάλη σημασία έχει το είδος του αντικειμένου που θα μπει στους πνεύμονες. Υπάρχουν αντικείμενα (πχ ξηροί καρποί, όσπρια, ρύζι) που μπαίνοντας στους πνεύμονες απορροφούν υγρά από το περιβάλλον και φουσκώνουν. Οπότε μπορεί στην αρχή να μην κλείνει εντελώς τη δίοδο, αλλά στη συνέχεια με την αύξηση του μεγέθους του να δυσκολεύει ή και να εμποδίζει τελείως την κυκλοφορία του αέρα μέσα στους πνεύμονες. Η ηλικία κατά την οποία συμβαίνουν τέτοια ατυχήματα εισρόφησης ξένου σώματος είναι συνήθως μεταξύ 8 μηνών με 3 χρονών. Στην πλειοψηφία τους ατυχήματα συμβαίνουν μεταξύ 12-24 μηνών. Υπάρχουν δυο κυρίως λόγοι:- Από την ηλικία των 9 μηνών το παιδί έχει την ικανότητα να συλλαμβάνει μικρά αντικείμενα με το δείκτη και τον αντίχειρα.
- Τα παιδιά στις πιο πάνω ηλικίες είναι πολύ περίεργα και οτιδήποτε βρουν το βάζουν στο στόμα.
- Ξηροί καρποί και pop-corn.
- Μικρά πλαστικά αντικείμενα που συνήθως είναι μέρος κάποιου παιχνιδιού. Για αυτό πρέπει να είστε ιδιαίτερα προσεχτικοί στην επιλογή των παιχνιδιών. ΠΟΤΕ δεν αγοράζουμε στο παιδί κάτω των 4 χρόνων παιχνίδια που περιέχουν μικρά αντικείμενα.
- Τσόφλι από αβγό. Για αυτό προσοχή όταν καθαρίζουμε το αβγό του παιδιού μας.
- Υγρά (γάλα, νερό, τσάι) είναι πολύ πιθανόν, στα πολύ μικρά παιδιά, να εισέλθουν στους βρόγχους και να προκαλέσουν έντονη συμπτωματολογία.
- Αν είναι πολύ μεγάλο το ξένο σώμα και κλείσει την τραχεία το παιδί θα παρουσιάσει έντονο βήχα, δύσπνοια, κυάνωση (θα μελανιάσει) και θα πεθάνει από ασφυξία.
- Αν κολλήσει το ξένο σώμα στην τραχεία, αλλά αφήνει χώρο στον αέρα να μπαινοβγαίνει, τότε το παιδί θα παρουσιάζει δυσκολία στην αναπνοή και έντονο συριγμό.
- Αν είναι τόσο μικρό το ξένο σώμα που να μπορεί να περάσει στους βρόγχους, τότε πιθανότατα να προωθηθεί σε ένα από τους δυο βρόγχους. Το πιο πιθανόν είναι το παιδί να μην παρουσιάζει κανένα οφθαλμοφανές σύμπτωμα, μέχρι τη στιγμή που θα παρουσιάσει κάποια επιπλοκή. Πολλές φορές όμως τα παιδιά δίνουν την εντύπωση ότι έχουν κρίση άσθματος, η οποία όμως δεν υποχωρεί εύκολα με την αντιασθματική θεραπεία.
- Κρατήστε το βρέφος έτσι ώστε το κεφάλι να είναι σε χαμηλότερο επίπεδο από τον κορμό.
- Δώστε 4 χτυπήματα στην πλάτη. Στόχος είναι να «χαλαρώσει» το ξένο σώμα που βρίσκεται στους πνεύμονες.
- Δώστε 4 χτυπήματα-ωθήσεις μπροστά στο θώρακα, όπως ακριβώς κάνουμε τις καρδιακές μαλάξεις. Στόχος είναι να αυξηθεί η πίεση μέσα στο θώρακα και να πεταχτεί το ξένο σώμα έξω.
- Ανοίξτε το στόμα και ελέγξτε αν βγήκε το ξένο σώμα και πάρτε το. ΜΗΝ βάζετε ποτέ τα χέρια σας στα τυφλά μέσα στο στόμα του παιδιού.
- Αν ακολουθήσετε την πιο πάνω διαδικασία και το ξένο σώμα δε βγει και ο άρρωστος είναι αναίσθητος χωρίς αναπνοή πρέπει να επαναλάβετε από την αρχή την ίδια διαδικασία.
- Τοποθετήστε το παιδί στο έδαφος.
- Γονατίστε δίπλα του.
- Με το εσωτερικό της παλάμης δώστε 6-10 σπρωξίματα-ωθήσεις ακριβώς πάνω από το στομάχι (Μεταξύ του ομφαλού και του θώρακα στη μέση της κοιλιάς).
- Ανοίξτε το στόμα και ελέγξτε αν βγήκε το ξένο σώμα και πάρτε το. ΜΗΝ βάζετε ποτέ τα χέρια σας στα τυφλά μέσα στο στόμα του παιδιού.
- Φυλάξτε όλα τα μικρά αντικείμενα μακριά από τα μικρά παιδιά σας(<5 χρονών).
- Μη δίνετε στα μικρά παιδιά ξηρούς καρπούς. Αποτελούν το 50% των ξένων σωμάτων στους πνεύμονες.
- Μην τους δίνετε ποτέ παιχνίδια που περιέχουν μικρά αντικείμενα.
- Μην τους δίνετε ποτέ κουμπιά ή μικρά κέρματα. Δεν είναι παιχνίδια.
V. ΔΗΛΗΤΗΡΙΑΣΕΙΣ
Οι δηλητηριάσεις αποτελούν την πιο συχνή μορφή ατυχημάτων στα παιδιά. Ωστόσο, στοιχεία ερευνών δείχνουν ότι είναι σπάνια θανατηφόρες στις μικρές ηλικίες. Σε περίπτωση δηλητηρίασης καλούμε το Κέντρο Δηλητηριάσεων 210-7793777 ή μεταφέρουμε το παιδί στο νοσοκομείο. Δηλητήριο είναι κάθε ουσία η οποία όταν μπει στον οργανισμό, σε αρκετή ποσότητα και μπορεί να προκαλέσει μόνιμη ή προσωρινή βλάβη. Μπορεί να είναι κάποια ουσία που πήραμε από το φυσικό περιβάλλον (πχ. τρώγοντας μανιτάρια) ή κάποια τεχνητή ουσία (πχ. καθαριστικά σπιτιών, σιρόπια κ.α.). Ο συχνότερος τρόπος δηλητηρίασης είναι η κατάποση από το στόμα, ενώ σπάνια γίνεται εισπνοή από το αναπνευστικό σύστημα ή απορρόφηση από το δέρμα. Σχεδόν το σύνολο των δηλητηριάσεων στην παιδική ηλικία (90%) συμβαίνει μέσα στο σπίτι. Σύμφωνα με δεδομένα του Κέντρου Δηλητηριάσεων, σε όλες τις ομάδες ηλικιών διαπιστώνεται ότι υπερτερούν σαφώς οι δηλητηριάσεις από φάρμακα. Στις ηλικίες 1-5 ετών υπερτερούν αθροιστικά διάφορα χημικά προϊόντα που βρίσκονται στο σπίτι (είδη οικιακής χρήσης, διάφορες χημικές ουσίες, καλλυντικά) για τα οποία πρέπει να υπάρχει ιδιαίτερη μέριμνα σωστής φύλαξης. i. Δηλητηριάσεις από περιέργεια Τα παιδιά είναι περίεργα και εξερευνούν τον κόσμο με όλες τους τις αισθήσεις, συμπεριλαμβανομένης της γεύσης. Τα μοτίβα της δηλητηρίασης αλλάζουν ανάλογα με την ηλικιακή ομάδα τον τύπο της έκθεσης, τη φύση και τη δόση του δηλητηρίου. Συχνότερες αιτίες είναι η υπερβολική ζωηράδα των παιδιών, η έντονη περιέργεια τους, η μεγάλη επιθυμία να βάλουν στο στόμα τους διάφορα πράγματα τόσο για να εξακριβώσουν τη φύση τους, όσο και για να ευχαριστηθούν γενικά. Το είδος και ο τρόπος με τον οποίο δηλητηριάζονται τα παιδιά έχει σχέση: α) με το εθνικό και βιοτικό επίπεδο (40% των δηλητηριάσεων στις υποανάπτυκτες χώρες οφείλονται στο φωτιστικό και θερμαντικό πετρέλαιο), β) τις καθημερινές συνήθειες του λαού (π.χ. δηλητηριάσεις με μονοξείδιο του άνθρακα σε χώρες που χρησιμοποιείται το γκάζι), γ) τη σύνθεση του πληθυσμού (παιδιά αγροτικών περιοχών δηλητηριάζονται ευκολότερα με φυτοφάρμακα και εντομοκτόνα), δ) το ρεύμα της σύγχρονης συνταγογραφίας (ηρεμιστικά, αντιβιοτικά και αντιπυρετικά βρίσκονται πρώτα από σειράς συχνότητας στις φαρμακευτικές δηλητηριάσεις. Πιο συγκεκριμένα: αναλγητικά, καθαριστικά ή απολυμαντικά σκευάσματα, καλλυντικά προϊόντα, ξένα σώματα, φυτά, κατασταλτικά υπναγωγά φάρμακα, αντιβηχικά σιρόπια. ii. Ενδείξεις δηλητηρίασης Η σύλληψη του επ’ αυτοφώρω.- Η απώλεια φαρμάκων.
- Η αποκάλυψη από το ίδιο το παιδί.
- Η εμφάνιση συμπτωμάτων όπως: ανησυχία, διαταραχές συνείδησης, παραισθήσεις, σπασμοί, αιμορραγίες, εμετοί, διάρροιες, δερματικές αλλοιώσεις.
VI. ΑΛΛΑ ΑΤΥΧΗΜΑΤΑ
- Συμβουλεύσετε τα παιδιά σας να προσέχουν όταν ανοιγοκλείνουν τις πόρτες. Υπάρχει κίνδυνος να εγκλωβιστούν τα χέρια τους και να τραυματιστούν.
- Τοποθετείστε χρωματιστά αυτοκόλλητα στα τζάμια των πορτών ιδίως αυτών που οδηγούν σε βεράντες. Πολλές φορές νομίζουμε ότι η πόρτα είναι ανοιχτή με αποτέλεσμα να κτυπήσουμε στο τζάμι και να τραυματιστούμε σοβαρά.
- Όταν υπάρχουν μικρά παιδιά στο σπίτι τοποθετείστε τα έπιπλα με τέτοιο τρόπο ούτως ώστε να αποφεύγονται τα κτυπήματα στις γωνιές τους.
- Ποτέ μην αφήνετε μικρά παιδιά μόνα τους στη μπανιέρα ιδίως όταν έχει πολύ νερό. Μπορεί να γλιστρήσουν και να πνιγούν.
- Μην αφήνετε τα παιδιά σας να τρέχουν όταν έχουν κάποιο αντικείμενο στο στόμα π.χ. (μολύβι). Μπορεί να πέσουν και να τραυματιστούν σοβαρά στο στόμα.
- Τα ατυχήματα από πυροβόλα όπλα αν υπάρχουν στο σπίτι. Καλύτερα όμως να τα έχετε λυμένα και κλειδωμένα σε κάποιο μέρος και τα φυσίγγια σε άλλο μέρος.



